はじめに
精神科病院に就職し、配属が精神科身体合併症病棟に決まった。
精神科の身体合併症は、ほとんどわからない。
何から勉強すれば良いものかと悩んでいる新人看護師の方へ・・・
精神科病棟における看護師の役割は多岐にわたり、精神疾患だけでなく身体合併症への対応も求められます。
特に新人看護師にとって、精神科病棟特有の感染症リスクや様々な身体合併症への適切なアセスメントと対応は、日々の業務で直面する大きな課題です。
この記事では、精神科病棟での身体合併症と感染症対策の基本を解説します。
結論
精神科病棟における看護師の業務は、精神疾患のケアに限らず、身体合併症への対応も含まれます。
新人看護師は、患者の精神的・身体的なケアを行い、身体合併症の早期発見や感染症の予防・管理に積極的に取り組む必要があります。
この記事で紹介した基本情報をもとに、患者一人ひとりの身体的・精神的なニーズに応じた適切な看護を実践することが、新人看護師には求められています。

精神科病棟における感染症の特徴
精神科病棟では、患者が集団で生活する環境のため、感染症の拡散リスクが高まります。
精神疾患を持つ患者は、自己ケアが困難であったり、身体疾患に対する認識が低い場合が多いため、感染予防の基本行動を実践することが難しいこともあります。
さらに、拘束や特定の薬物治療による身体機能の低下は、感染リスクをさらに高める可能性があります。
精神科の身体合併症について
精神科病棟における患者ケアは、単に精神的な支援を超え、身体的な健康も重視する必要があります。
精神障害者は、健常者と同じく多様な身体疾患に罹患するリスクがあり、これらの身体合併症を適切に理解し、管理することが看護師には求められます。
精神疾患のある患者における身体的な問題点に注意を払うことで、全人的なケアが実現します。
精神科身体合併症管理加算の合併症
精神科病棟では、呼吸器疾患や心疾患、手術が必要な骨折、内分泌・代謝性疾患、意識障害、感染症、急性腹症、悪性症候群、熱傷、膠原病など、多岐にわたる身体合併症が見られます。
これらの合併症には、精神疾患の治療と並行して、適切な医療介入が必要になります。

老年期の身体機能低下
老年期には、全般的な身体機能の低下により、精神薬の副作用への感受性が増すことがあります。
吸収力の低下、腸管運動の低下、薬剤の停滞、オーバードーズのリスク増加などが懸念され、これらによって様々な身体合併症が引き起こされる可能性があります。
看護師は、これらの変化に対応するための知識と技術が必要です。

抗精神薬の副作用
抗精神薬は、多くの副作用を伴います。
過沈静、錐体外路症状、悪性症候群、性機能障害、起立性低血圧などがあり、これらの副作用は患者の日常生活に大きな影響を与える可能性があります。
看護師は、これらの副作用に対する適切な対処法を学び、患者の支援を行う必要があります。


拘束による身体合併症
不穏状態にある患者の身体拘束は、嚥下障害の発生や唾液分泌量の低下、
抗菌薬の必要性、安静の必要性など、様々な身体合併症を引き起こすことがあります。
拘束を必要とする患者に対しては、これらのリスクを最小限に抑えるための注意深いケアが必要です。
精神疾患患者の身体合併症を有する割合
精神疾患患者は、一般人口に比べて糖尿病を含む身体合併症を有する割合が高いことが分かっています。
訪問看護を利用する精神疾患患者の中で、糖尿病を有する割合は一般人口の約2.5倍に上ります。
これは、精神疾患患者に対する身体的な健康管理の重要性を示しています。
精神疾患患者の身体合併症を有する割合
~訪問看護利用者の調査より~
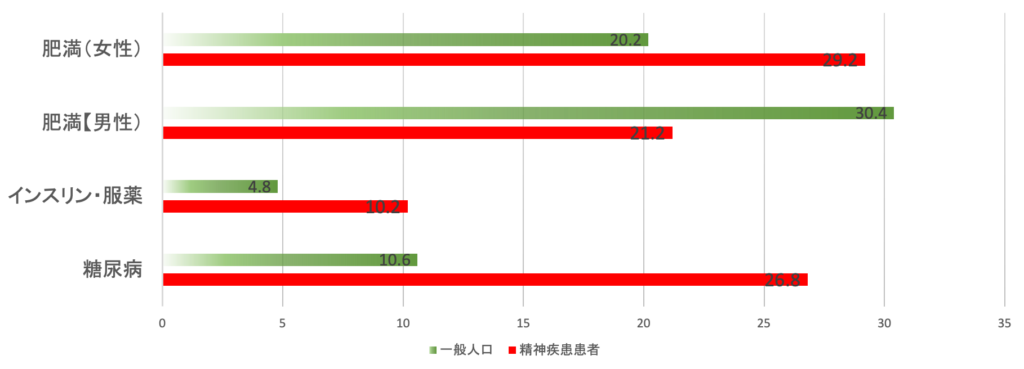
一般人口10.6%と比べ、訪問看護を利用する精神疾患患者では26.8%と糖尿病を有する割合が2.5倍であった。そのうち、インスリンや服薬治療を受けている人の割合は10.2%一般人口の約2倍であり、身体ケアの必要性が高い。
ショックの種類と対応、発熱時のアセスメント
ショックは生命を脅かす状態であり、その種類に応じた迅速な対応が必要です。
血液分布異常性ショック、循環血液量減少性ショック、心原性ショック、閉塞性ショックの
区別を理解し、適切なBLS手順を実施することが重要です。
また、発熱は多くの身体合併症の初期症状であり、
原因の特定と迅速な治療開始が求められます。
看護師は、これらの状況に適切に対応できるよう、継続的な教育と訓練が必要です。

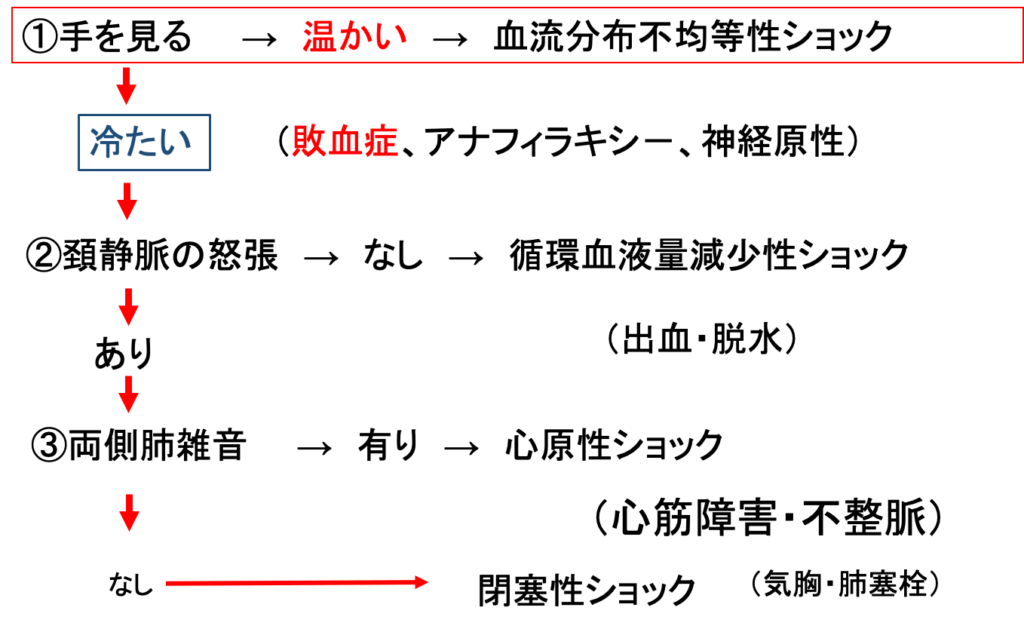
血液分布異常性ショック(抹消は暖かい)
抹消血管の拡張→血圧低下
敗血症ショック

アナフィラキシーショック

循環血液量減少性ショック
抹消は冷たい

心原性ショック
抹消は、冷たい
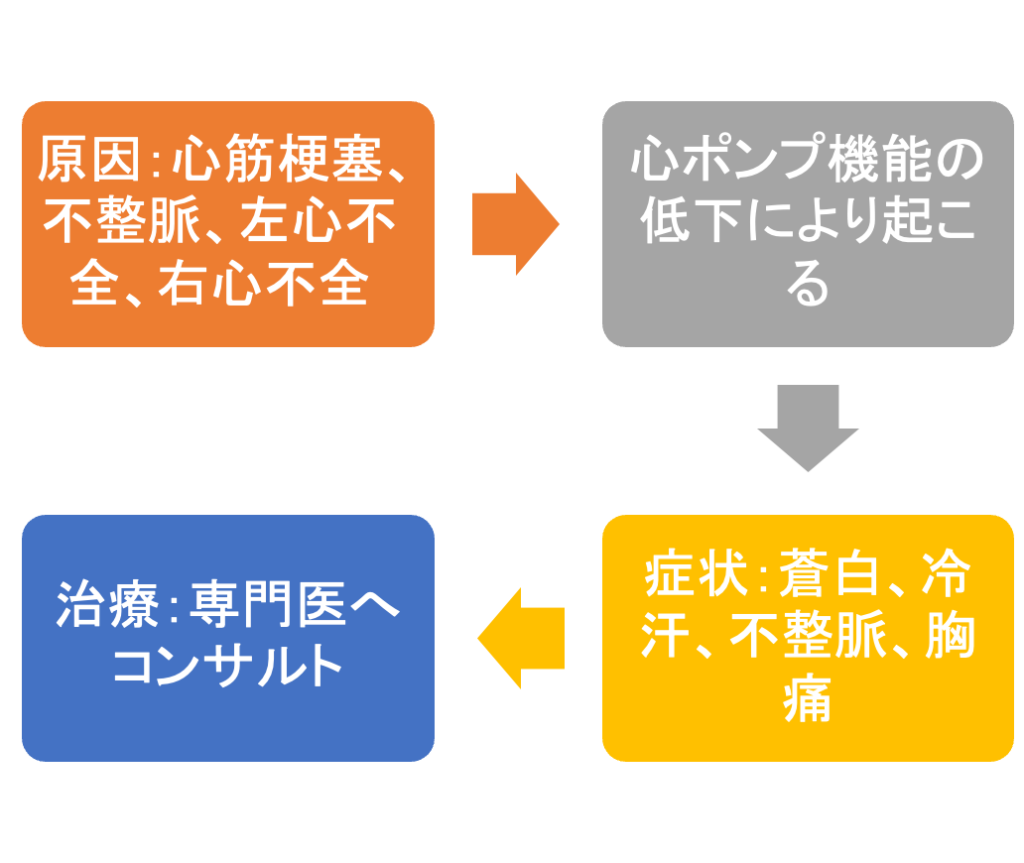
閉塞性ショック
抹消は、冷たい

ショックの場合のBLS手順

発熱時のアセスメントと検査
発熱は、精神科患者において多くの身体疾患のサインとなり得ます。
適切なバイタルサインの測定と、感染症や非感染症の原因を見極めるためのアセスメントが重要です。
検査には血液培養、尿培養、X線検査などが含まれ、これらを通じて正確な診断を下すことができます。
発熱の原因を早期に特定し、適切な治療を行うことが患者の回復に直結します。
ショックの3段階鑑別法
発熱時の検査
発熱を呈する患者に対しては、さまざまな検査を行うことで原因を究明します。
血液培養検査や尿培養検査は、感染症が原因である場合に有用です。
また、Covid-19やインフルエンザといった特定の感染症を迅速に診断するための検査も重要です。
これらの検査結果をもとに、看護師は患者の状態を評価し、必要な対応を行います。


発熱とその評価
患者が発熱を示した場合、その他のバイタルサインと共に、発熱の原因を探ることが重要です。
感染症の可能性がある場合は迅速な対策が必要であり、非感染性の原因、例えば薬剤反応や慢性疾患の悪化も考慮に入れます。
看護師は、これらの情報を収集し、評価することで患者の状態を正確に把握し、適切なケアを提供することができます。
発熱の情報収集



追加検査による診断の補助
特定の症状、特に発熱が見られる場合、追加の検査が診断の手がかりとなります。
血液ガス分析、電解質検査、CRPなどの炎症マーカーの測定は、患者の状態をより詳細に評価する上で有効です。
これらの検査結果をもとに、看護師は患者の状態を正確に把握し、医師と連携して適切な治療方針を立てることができます。

採血データの解釈
血球数算定(CBC)の基準値と異常値
| 検査項目 | 基準値 | 異常値を示す疾患(減少) | 異常値を示す疾患(上昇) |
| RBC(赤血球) | 男:450〜610 女:380〜530 | 貧血 | 脱水 |
| Hb (ヘモグロビン) | 男:13〜18g/dl 女:380〜530g/dl | 貧血 | 脱水 |
| Ht (ヘマトクリット) | 男:40〜54% 女:35〜47% | 貧血 | 脱水 |
| WBC (白血球) | 4.000~10.000/uL | 白血球減少症、無顆粒球症、向精神薬使用 | リチウム中毒、抗精神病薬悪性症候群 感染症・炎症 |
| Plt (血小板) | 15〜40 | 向精神病薬使用、急性白血病、肝硬変、播種性血管内凝固症候群(DIC) |
採血データの解釈
電解質の基準値と異常値
| 検査項目 | 基準値 | 異常値を示す疾患(減少) | 異常値を示す疾患(上昇) |
| Na (血清ナトリウム) | 135〜145m E q/L | 水中毒、下痢、SIADH、カルマビゼンの使用 副腎機能低下症 | 過剰な塩分摂取・脱水症 |
| K (血清カリウム) | 3.6〜4.5m E q/L | 緩下剤乱用、利尿剤の乱用、肝硬変、代謝性アロカローシス、心因性嘔吐、 神経性大食症、ステロイド乱用 | 急性腎不全、高K性アシドーシス、 Kが豊富な食品過剰摂取 |
| Cl (血清クロール) | 96〜108m E q/L | 代謝性アルカローシス (嘔吐・利尿剤・下痢、呼吸性アシドーシス) | 代謝性アシドーシス (下痢) 呼吸性アロカローシス (過換気症候群) |
栄養状態の基準値と異常値を示す疾患
| 検査項目 | 基準値 | 異常値を示す疾患(減少) | 異常値を示す疾患(上昇) |
| TP(総たんぱく) | 6.3~8.0g/dl | 肝硬変、栄養失調、水分過剰 | 多発性骨髄腫、粘液水腫、SLE |
| Ab(アルブミン) | 4.0~5.0g/dl | 栄養失調、肝不全、熱傷、多発性骨髄腫、悪性腫瘍 | 脱水 |
| 総コレステロール | 130~220mg/dl | 家族性低βリポタンパク血症 甲状腺機能亢進症 肝硬変 | 家族性コレステロール血症、糖尿病、甲状腺機能低下症 |
| HDLコレステロール | 40~110mg/dl | ||
| LDLコレステロール | 60~140mg/dl | ||
| トリグリセド | 40~150mg/dl | 糖尿病、アルコール、肥満、脂肪肝 |
肝機能検査の基準値と異常値を示す疾患
| 検査項目 | 基準値 | 異常値を示す疾患(減少) | 異常値を示す疾患(上昇) |
| AST | 13〜35U/L | ビタミンB6欠乏、肝疾患の末期 | 肝疾患、膵炎、心不全、脳挫傷 アルコール依存症、しかん |
| ALT | 8〜48U/L | ビタミンB6欠乏 ビタミンB12欠乏 | 肝炎、肝硬変、悪性腫瘍の肝転移 |
| ALP | 86〜252U/L | 肝疾患、肝不全、副甲状腺機能亢進、フェのチアジン系抗精神病薬の使用 | |
| 総Bil | 0.3〜1.2mg・dl | 肝機能障害、三環系薬物、アルコールの乱用、フェのチアジン系抗精神病薬の使用 | |
| NH3 アンモニア窒素 | 30〜86μg/dl | 肝性昏睡、肝不全出血性ショック |
腎機能検査の基準値と異常値を示す疾患
| 検査項目 | 基準値 | 異常値を示す疾患(減少) | 異常値を示す疾患(上昇) |
| BUN (尿素窒素) | 7~19mg/dl | たんぱく摂取不足、肝不全 | 脱水、腎疾患、せん妄、高たんぱく質食の摂取、発熱、消化管出血、感染症 向精神薬中毒(リチウム) |
| Cr (血清クレアチニン) | 男0.7~1.1mg/dl 女0.5~0.9mg/dl | 筋疾患(筋ジストロフィー) | 腎不全、糸球体腎炎 |
BUN:腎機能の濾過率の指標
クレアチニン:腎機能障害の指標
電解質異常
•症状:K >5mEq/L
•心電図異常
•T波増高、QRS延長、P Q延長、P波消失、心室細動
•心電図、モニター管理

•症状:K <3.5mEq/L
•心電図異常:U波、T波平定化、逆転上室、心室性不整脈
•原因:摂食障害、低栄養患者、下痢、利尿薬乱用、リフィーティング症候群

•症状:Na >145mEq/L
•症状:倦怠感、意識障害、けいれん、口渇、過飲水
•治療:急速な輸液補正は、脳浮腫を引き起こす
•原因:Na過剰、水分喪失、クッシング症候群

•症状:Na <135mEq/L、食欲不振、意識障害、けいれん
•治療:急激なナトリウム補正は、中枢神経細胞の橋中心髄鞘崩壊を引き起こす。
•意識障害、認知機能障害痙攣
•原因:脱水、心不全、腎不全



•精神科疾患は、便秘症が多く、酸化マグネシウムを服用している患者が多い。
•酸化マグネシウムの高用量投与や服用患者の腎機能低下
•症状: Mg>2.4mg/dl 、脱力、失調、意識障害、不整脈、心電図異常(PR延長、QRS延長、QT延長、P波消失

•摂食障害、低栄養患者に多い
•アルコール依存症
•症状: Mg<1.6mg/dl 、振戦、痙攣、めまい、テタ二ー、意識障害、不整脈
•
•原因:低栄養
発熱の原因と対応
発熱を伴う患者に対しては、その原因を究明するために広範な検査が必要となります。
感染症はもちろん、非感染性の原因にも注意を払い、適切な治療を行います。
看護師は、患者の症状や検査結果に基づき、医師や他の医療スタッフと協力しながら、患者の状態に最適なケアを提供する責任があります。
このプロセスを通じて、看護師は患者の回復をサポートし、合併症のリスクを最小限に抑えることができます。
具体的な身体合併症について
消化器疾患合併症

吐血・下血・心血・ショック
便秘・腹痛・腹部膨満・残便感
悪心・嘔吐
下痢
心窩部痛 消化管異物
感染性胃腸炎や
クロストリディウム・ディフィシル感染症の発見が遅れる。対策期間の判断が困難
通常下痢の患者が多い。(長期の下剤投与)
呼吸器疾患合併症

循環器疾患合併症

急性肺塞栓症
深部静脈血栓症
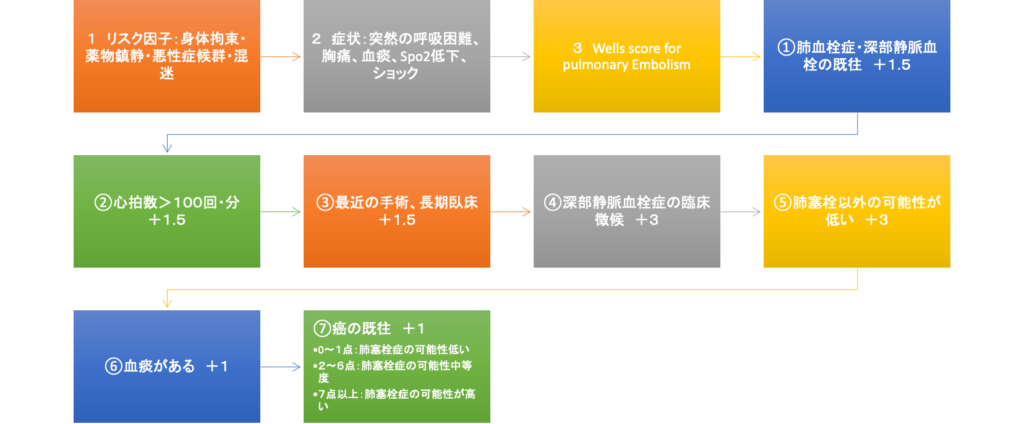
Wells score for pulmonary Embolism
①治療中の癌、6ケ月以内の治療 +1
②下肢の麻痺、ギプス装着 +1
③3日以上のベッド上安静、12周以内の手術 +1
④患下肢と健常下肢の直径が3cm以上差がある +1
⑤深部静脈の限局性圧痛 +1
⑥下肢全体の腫脹 +1
⑦患肢の表剤静脈拡張 +1
⑧患下肢の圧痕性浮腫
•0点:肺塞栓症の可能性低い
•1〜2点:肺塞栓症の可能性中等度
•3点以上:肺塞栓症の可能性が高い
脳神経疾患合併症
意識障害:AIUEO TIPS
| A | アルコール |
| I | インスリン(低血糖・高血糖) |
| U | 尿毒症 |
| E | 内分泌疾患、脳症、電解質異常 |
| O | 低酸素・麻薬・薬物中毒 |
| T | 外傷・脳腫瘍・体温異常 |
| I | 感染症(中枢神経感染症・敗血症) |
| P | 精神疾患、ポルフィン症 |
| S | 失神・脳卒中、ショック、けいれん |
内分泌・代謝性疾患合併症

腎・泌尿器疾患合併症
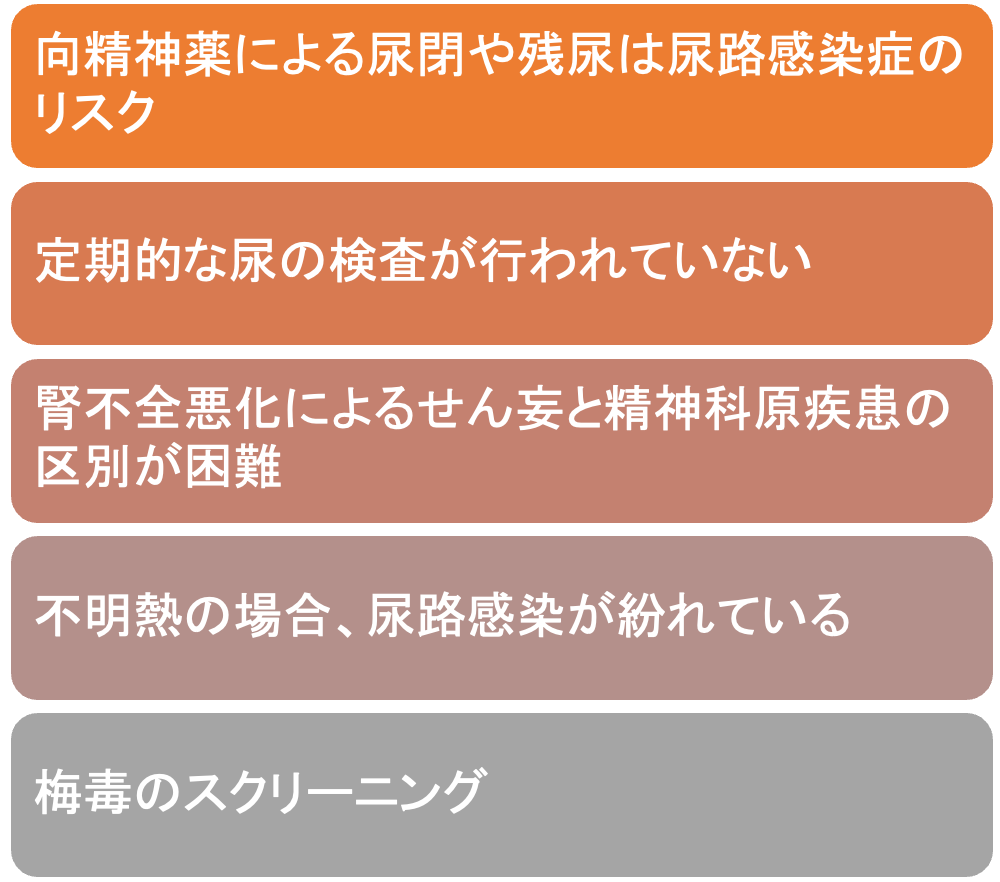
皮膚疾患合併症

向精神薬による副作用

悪性症候群

顆粒球減少症

水中毒

アルコール離脱・ウェルニッケ脳症

まとめ
精神科病棟における身体合併症と感染症対策は、新人看護師にとって重要な知識領域です。
この記事では、患者の身体的な健康にも目を向けることの重要性と、具体的な感染症対策やフィジカルアセスメントの方法を紹介しました。
これらの知識を活用し、新人看護師が精神科病棟で質の高いケアを提供するための基盤を築くことができるでしょう。

こんにちは、Springです。
新年度も始まり、新人看護師さんも
精神科の身体合併症ケアに不安があると思います。
向精神薬・副作用・高齢化・臓器機能の低下から、
精神症状と身体合併症の重複により、感染症に罹患しやすい
患者さんも存在します。
異常を早期に発見して、重症化を防ぎましょう!
精神と身体を同時に観察できるナースが必要です。
一緒に頑張りましょう!